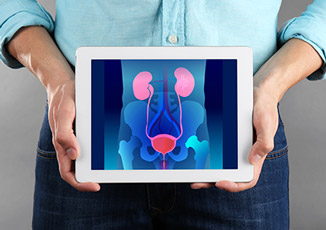
שלייה חודרנית: מהן הסכנות ואיך ניתן למנוע אותן?
עם העלייה בכמות הניתוחים הקיסריים המבוצעים, עלתה גם שכיחותה של שלייה חודרנית, שהינו מצב בו תאי השלייה חודרים את שכבות הרחם ועלולים להגיע עד לאיברים סמוכים. סיבוך זה עלול להוביל לקושי בהפרדת השלייה מהרקמות הסמוכות בלידה ואף מהווה לעיתים סכנת חיים עבור האם. מהם גורמי הסיכון להתפתחות שלייה חודרנית, כיצד ניתן לאבחן ולמזער את הסיכונים? המידע בכתבה שלפניכם
השליה (בלטינית: פְּלָצֶנְטָה Placenta) מורכבת ממספר קבוצות תאים הנקראים תאי טרופובלסט. חלקם אחראים ליצירת המגע בין השליה לרחם, בעוד שאחרים אמונים על הפרשת ההורמונים בהריון ומאפשרים את חילוף החומרים בין האם לבין העובר. ההורמונים המיוצרים על ידי השליה מסייעים בהכנת גוף האישה לתהליך גדילת שק ההריון ושומרים על תכולתו מבלי שיידחה על ידי האם.
השלייה מסייעת לגדילת העובר ומספקת את צרכיו ברחם, לרבות מתן חמצן, חומרי מזון ונוגדנים וסילוק של חומרי פסולת ודו תחמוצת הפחמן. בלידה נפלטת השלייה החוצה מהרחם ובכך מסתיים "קשר התיווך" בין התינוק לאם.
מהי שליה חודרנית?
שליה חודרנית מתארת מצב לא תקין שבו תאי השליה (תאי הטרופובלסט) חוצים את השכבות של הרחם. במקרים של שליה חודרנית קו החיבור התקין והפיזיולוגי, אשר שומר על הפרדות קלה ופשוטה של השליה בתום הלידה, לא נשמר ורקמת שליה נשארת ''נעוצה '' ובלתי ניתנת להפרדה מהרקמות הסמוכות. במצבים נדירים רקמת השלייה מגיעה עד לאברים סמוכים, כמו שלפוחית השתן או המעי.
מהם גורמי הסיכון להתפתחות שליה חודרנית?
גורם הסיכון המרכזי להתפתחות שליה חודרנית הוא קיום של צלקת לאחר ניתוח קיסרי קודם. במצבים אלה "נהרסת" שכבת התאים הרגילים של הרחם והיא מוחלפת ברקמה צלקתית. כאשר מתפתחת השלייה על רקמת הצלקת היא חודרת אותה וננעצת בין סיביה.

צלקת כתוצאה מניתוח קיסרי קודם מהווה את גורם הסיכון העיקרי להתפתחות שליה חודרנית
שילוב מסוכן במיוחד הוא היוצרות של צלקת לאחר ניתוח קיסרי והשרשת שלייה בסמוך לאזור זה (קרוב לצוואר הרחם). תופעה זו, הנקראת שליית פתח (Placenta Previa), היא מצב שבו מושרשת השליה בחלק התחתון של הרחם, ומכסה בצורה חלקית או מלאה את הפתח הפנימי של צוואר הרחם .
גורמי סיכון נוספים כוללים:
-שלייה חודרנית בעבר
-ניתוחים בגוף הרחם, כגון כריתת שרירנים
-גרידות
-הריונות עם מומי רחם, כמו קיום של מחיצה
-הריונות שהתפתחו כתוצאה מטיפולי הפריה חוץ גופית
-דלקות ברחם ובאגן
-הקרנות לאגן
עד כמה התופעה נפוצה?
בשל העובדה שניתוחים קיסריים מהווים את אחד מהגורמים המרכזיים לבעיה, שכיחות השלייה החודרנית עולה בהתאם לכמות הניתוחים הקיסריים המתבצעים: הלכה למעשה, בשנות ה-70, 1:4027 מההריונות עירבו את הסיבוך הנ"ל, בעוד שבתחילת שנות ה-2000 1:533 מההריונות היו מאופיינים בשלייה חודרנית.
מהן הסכנות בשליה חודרנית?
עיקר הסכנה היא בחוסר היכולת להפריד את השלייה מדופן הרחם לאחר סיום הלידה, דבר שעשוי להוביל לדימום אימהי קשה ואף לכריתת רחם. בנוסף, חדירת השליה לאיברים סמוכים, כמו שלפוחית השתן או המעי יכולה לגרום לפגיעה קשה בהם.האם התפתחות של שליה חודרנית מלווה בתסמינים?
שלייה חודרנית הנוצרת בשל שליית פתח, תאופיין בדימום נרתיקי בשלבים שונים להריון. במקרים בהם השלייה חודרת לשלפוחית השתן עלול להופיע שתן דמי. במקרים אחרים, שלייה חודרנית לרוב לא תוביל להתפתחות תסמינים שונים במהלך ההריון ותתגלה לרוב לאחר הלידה שבמהלכה השליה לא תיפרד וחלקה או כולה תישאר צמוד לרחם. ניסיונות הפרדת השלייה עלולים להוביל לסיבוכים שתוארו לעיל.
כיצד מאבחנים שליה חודרנית?
בשל כך ששלייה חודרנית בדר''כ אינה מלווה לרוב בתסמינים במהלך ההיריון ומתגלה באקראי בלידה , בעקבות קושי בהפרדתה קיימת חשיבות לתשאול קפדני של האישה ההרה בכל הנוגע לגורמי הסיכון להתפתחות מצב זה. אם התעורר חשד, תתבצע בדיקת אולטרה סאונד על ידי רופאים מומחים באבחון וטיפול בשלייה חודרנית. בדיקת ההדמיה תוביל לרוב לאבחון הבעיה. במקרים מיוחדים ניתן לשלב גם בדיקת MRI או ציסטוסקופיה ,בעיקר כדי להתרשם מחדירת השליה לאיברים סמוכים באגן.
איך ניתן לטפל?
הטיפול בשלייה חודרנית משולב וכולל:
- אבחון שליה חודרנית טרם הלידה וגיוס צוות רב תחומי מיומן המסייע לטיפול בבעיה זו
- ביצוע ניתוח בשעות הבוקר כאשר צוות המומחים, לרבות מרדימים ,אנשי טיפול נמרץ ומומחים ממקצועות רלוונטיים נמצאים בבית החולים.
- הכנת ההרה לניתוח מורכב, הכוללת שמירה על רמת המוגלובין גבוהה ,מודעות למחלות נלוות או נוספות ועוד.
- יש מרכזים המצנתרים את עורקי הרחם טרם חילוץ השלייה , חוסמים אותם באופן הפיך באמצעות החדרת בלונים לחלל עורקי הרחם ובכך מפחיתים את אספקת הדם לרחם ואז מחלצים את השלייה.
-אפשרויות כירורגיות אחרות כוללות:
- קשירת עורקי הרחם.
- כריתה שלמה או חלקית של הרחם.
- שמירה על אברים חיוניים כגון שלפוחית השתן או המעי שלא יינזקו במהלך הניתוח.
הכתבה בשיתוף עם פרופ' רוני מימון, מנהל מחלקת נשים ויולדות בבית החולים אסף הרופא (המרכז הרפואי שמיר), צריפין. הכתבה נערכה על-ידי מערכת אינפומד.
האם המאמר עניין אותך?









 חיפוש רופאים
חיפוש רופאים
 בדיקות
בדיקות
 מונחים
מונחים
 כתבות ומחקרים
כתבות ומחקרים
 ערוצי תוכן
ערוצי תוכן
 מחשבונים
מחשבונים